โพแทสเซียม
โพแทสเซียม
ชื่อสามัญ Potassium
ประเภทและข้อแตกต่างสารโพแทสเซียม
สารโพแทสเซียม Potassium จัดเป็นธาตุเคมีในกลุ่มโลหะ โดยเป็นโลหะอัลคาไล มีลักษณะเป็นผงสีขาว-เงินอ่อนๆ ซึ่งโพแทสเซียมในธรรมชาติมักเป็นสารประกอบร่วมกับธาตุอื่น สามารถออกซิไดซ์ได้อย่างรวดเร็วในอากาศ และมีสมบัติทางเคมีใกล้เคียงกับโซเดียม มีเลขอะตอม 19 สัญลักษณ์ K ชื่อโพแทสเซียม มาจากคำว่า โพแทส ซึ่งเป็นชื่อเรียกแร่ชนิดหนึ่งที่ สามารถสกัดธาตุโพแทสเซียมได้ ส่วนสัญลักษณ์ของโพแทสเซียม มาจากภาษาละตินว่า Kalium
สำหรับในร่างกายมนุษย์นั้น โพแทสเซียม จัดเป็นแร่ธาตุประจุบวกที่พบได้มากที่สุดในร่างกายของมนุษย์ และยังเป็นธาตุที่มีความจำเป็นต่อร่างกาย โดยมีบทบาทสำคัญในการช่วยให้การทำงานของระบบต่างๆ ในร่างกายเป็นปกติ ส่วนประเภทของโพแทสเซียมนั้น ในธรรมชาติโพแทสเซียมจะสามารถแยกเป็นสารประกอบได้หลายประเภท อาทิเช่น โพแทสเซียมคลอไรด์ โพแทสเซียมไนเตรต โพแทสเซียมคาร์บอเนต โพแทสเซียมไฮดรอกไซด์ โพแทสเซียมฟอสเฟส โพแทสเซียมไทรฟลูออโรอะซีเตต โพแทสเซียมฟลูออไรด์ โพแทสเซียมเมทิลไทรฟลูออโรโบเรต โพแทสเซียม เฮกซะโบรโมเทลลูเรต โพแทสเซียมโบรไมด์
แหล่งที่พบและแหล่งที่มาสารโพแทสเซียม
ร่างกายมนุษย์ได้รับโพแทสเซียม หลักๆ จากแหล่งอาหารที่รับประทานเข้าไป โดยโพแทสเซียมพบอยู่ในอาหารหลายประเภท เช่น ถั่วเมล็ดแห้ง, ธัญพืช, ลูกพรุน, ลูกเกด, ผงโกโก้, เนื้อสัตว์, ผักใบเขียวและผักต่างๆ รวมถึงผลไม้บางชนิด
แหล่งอาหารของโพแทสเซียม
|
แหล่งอาหาร (100 กรัม) |
ปริมาณโพแทสเซียม(มิลลิกรัม) |
|
เนื้อหมู เนื้อไก่ เนื้อปลา และเนื้อวัว |
200-400 |
|
กระถิน (ฝักแก่และยอดอ่อน) ผักบุ่งไทย ชะอม ปวยเล้ง |
400-500 |
|
500-600 |
|
|
กล้วย มะละกอสุก ลำไย ขนุน |
300-400 |
|
ทุเรียน |
430-680 |
|
ถั่วเมล็ดแห้งต่างๆ |
600-1,600 |
|
ข้าวกล้อง เมล็ดฟักทอง |
325-400 |
|
แหล่งอาหาร (100กรัม) |
ปริมาณโพแทสเซียม(มิลลิกรัม) |
|
แหล่งอาหาร (100กรัม) |
ปริมาณโพแทสเซียม(มิลลิกรัม) |
|
ทุเรียนก้านยาว |
680 |
398 |
||
|
ทุเรียนชะนี |
406 |
กระถิน |
383 |
|
|
กล้วยหอม |
347 |
แครอท |
367 |
|
|
กล้วยไข่ |
310 |
359 |
||
|
ทุเรียนหมอนทอง |
292 |
ผักคะน้า |
345 |
|
|
แก้วมังกร |
271 |
317 |
||
|
กีวี |
236 |
310 |
||
|
ส้มสายน้ำผึ้ง |
229 |
บร็อคโคลี่ |
295 |
|
|
ลำไย |
224 |
กะหล่ำดอก |
285 |
|
|
น้อยหน่า |
214 |
ผักกาดขาว |
284 |
|
|
210 |
ผักบุ้งจีน |
263 |
||
|
ขนุน |
207 |
กะหล่ำปลี |
251 |
|
|
204 |
กุยช่ายดอก |
229 |
||
|
846 |
ผักกระเฉด |
228 |
||
|
หน่อไม้ |
53 |
ผักกวางตุ้ง |
227 |
|
|
ขี้เหล็ก |
521 |
ถั่วฝักยาว |
224 |
|
|
ชะอม |
438 |
203 |
||
|
เห็ดโคน |
433 |
|
|
นอกจากนี้ยังมีการศึกษาวิจัยพบว่าคนปกติต้องการโพแทสเซียมจากอาหารประมาณวันละ 1,950-3900 มิลลิกรัมเทียบเท่ากับ 50-100 มิลลิอินวิวาเลนท์ *1 มิลลิอิควิวาเลนท์ของโพแทสเซียม = โพแทสเซียม 39 มิลลิกรัม ซึ่งความต้องการโพแทสเซียมจะขึ้นอยู่กับความต้องการพลังงาน โดยกำหนดค่าความต้องการ โพแทสเซียมเป็น 3-5 มิลลิอิควิวาเลนท์ต่อความต้องการพลังงาน 100 กิโลแคลอรีต่อวัน
ปริมาณที่ควรได้รับสารโพแทสเซียม
สำหรับการกำหนดค่าความต้องการโพแทสเซียมจะพิจารณาจากประมาณความต้องการพลังงานเพื่อการเจริญเติบโต การเพิ่มขึ้นของมวลกล้ามเนื้อ และการสูญเสียโพแทสเซียม ซึ่งความต้องการโพแทสเซียมในแต่ละเพศและกลุ่มอายุต่างๆ จะมีค่าเท่ากับ 3-5 มิลลิอิควิวาเลนท์ต่อพลังงาน 100 กิโลแคลอรีต่อวัน ดังนั้นจึงมีการกำหนดค่าอ้างอิงปริมาณโพแทสเซียม ที่ควรได้รับต่อวันของเพศและกลุ่มอายุต่าง ๆ ดังนี้
ปริมาณโปตัสเซียมอ้างอิงที่ควรได้รับประจำวันสำหรับกลุ่มบุคคลวัยต่างๆ
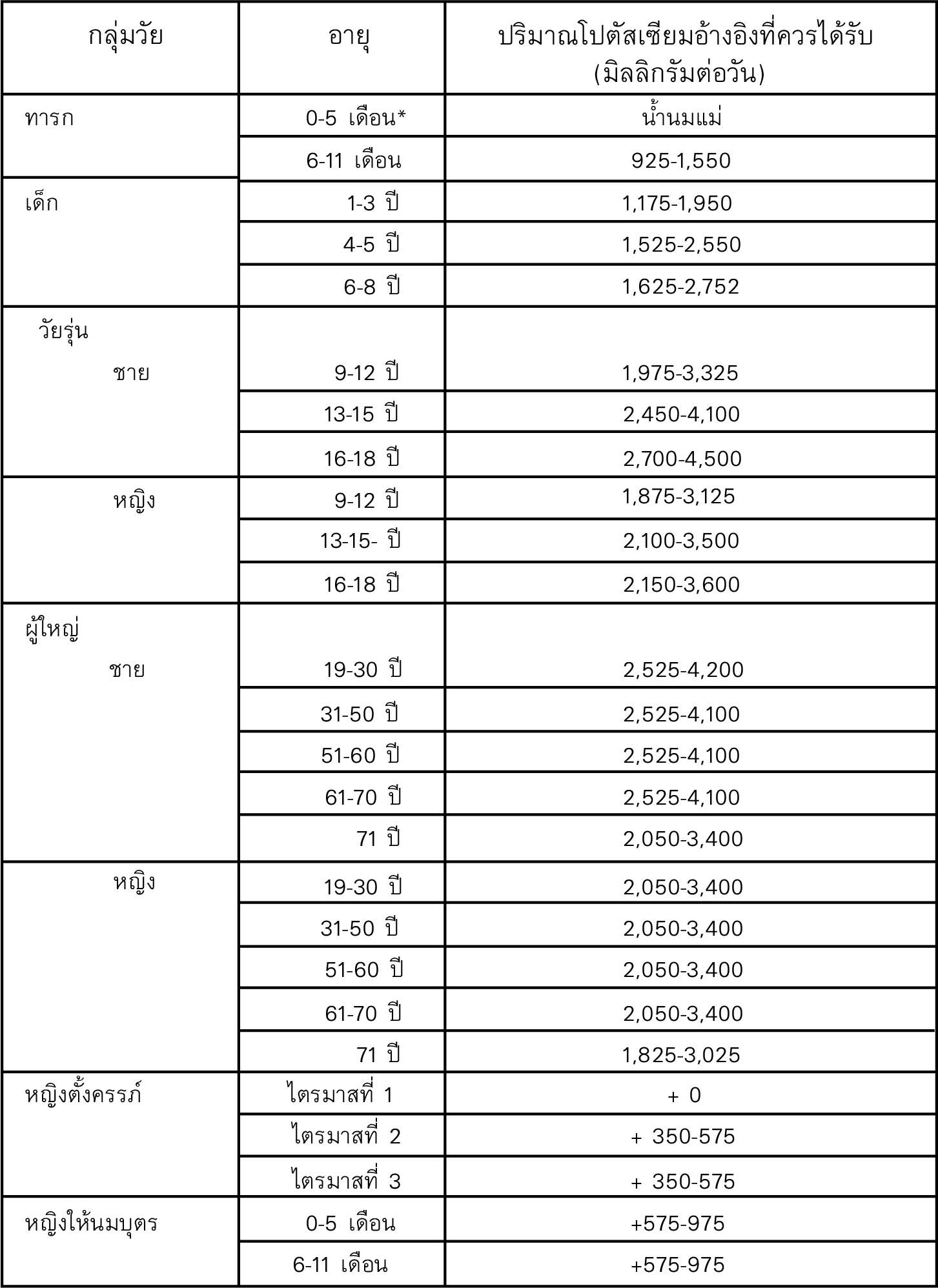
*แรกเกิดจนถึงก่อนอายุ 6 เดือน
อายุ 1 ปี จนถึงก่อนอายุ 4 ปี
ส่วนอีกข้อมูลหนึ่งระบุว่า ในคนปกติที่มีอายุตั้งแต่ 14 ปีขึ้นไป ควรได้รับโพแทสเซียมในปริมาณ 4.7 กรัมต่อวัน (ข้อมูลจาก Food and Nutrition Board, Institute of Medicine)
ประโยชน์และโทษสารโพแทสเซียม
โพแทสเซียมเป็นแร่ธาตุที่แตกตัวเป็นอิเล็กโทรไลต์ที่สำคัญของของเหลวภายในเซลล์ เป็นไอออนที่มีประจุบวกมีอิทธิพลต่อการกระจายของน้ำในร่างกาย ควบคุมความดันออสโมติกภายในเซลล์ โดยทำงานร่วมกับโซเดียมเพื่อรักษาภาวะสมดุลน้ำในร่างกาย กำหนดศักย์ทำงาน (action potential) ทำให้มีการเปลี่ยนแปลงศักย์ไฟฟ้าของเซลล์ส่งผลให้เกิดกระบวนการต่างๆ นำไปสู่การตอบสนองต่อสิ่งเร้า เช่น การส่งกระแสประสาท การหดตัวของกล้ามเนื้อ เป็นต้น และมีบทบาทเฉพาะเกี่ยวกับการทำงานของกล้ามเนื้อหัวใจ และทำงานร่วมกับแมกนีเซียม ในการคลายตัวของกล้ามเนื้อ ช่วยรักษาสมดุล กรด-ด่าง โดยร่วมกับฮีโมโกลบิน ฟอสเฟต และคาร์บอเนตใ นสภาพเกลือโพแทสเซียมซึ่งทำหน้าที่เป็นบัฟเฟอร์ให้แก่เม็ดเลือดแดง มีหน้าที่ในการ Metabolism (กระบวนการทางเคมีที่เกิดขึ้นในเซลล์) ปฏิกิริยาของน้ำย่อย และการสังเคราะห์กล้ามเนื้อโปรตีนจากกรดอะมิโนในเลือด ช่วยกระตุ้นไตในการกำจัดของเสียของร่างกาย และยังมีหน้าที่รวมกับฟอสฟอรัสเพื่อส่งออกซิเจนไปที่สมอง
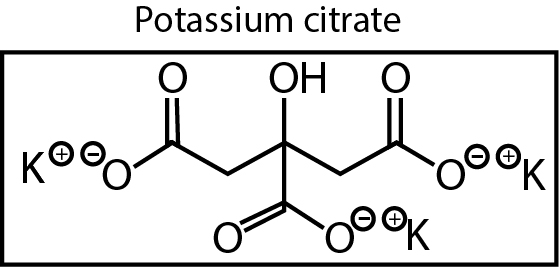
นอกจากนี้โพแทสเซียม ยังทำให้การขับแคลเซียมออกทางปัสสาวะลดลง จึงช่วยลดโอกาสการเกิดนิ่วลงได้ ส่วนสารประกอบเกลือโพแทสเซียมที่เป็นด่าง เช่น โปตัสเซียมไบคาร์บอเนตหรือโปตัสเซียมซิเตรต ยังช่วยป้องกันการสลายแคลเซียมออกจากกระดูกอีกด้วย
สำหรับโทษของโพแทสเซียมนั้น สามารถแบ่งได้เป็น 2 ประเภท คือ ภาวะโพแทสเซียมในเลือดต่ำ (hypokalemia) คือ การที่ระดับความเข้มข้นของโพแทสเซียมในกระแสเลือดต่ำกว่า 3.6 มิลลิอิควิวาเลนท์ต่อลิตร เป็นภาวะที่พบได้บ่อยประมาณร้อยละ 21 ของผู้ป่วยที่เข้ารับการรักษาตัวในโรงพยาบาล โดยภาวะนี้จะถูกแบ่งออกเป็น 3 ระดับ ได้แก่ ไม่รุนแรง (mild) ปานกลาง (moderate) และรุนแรง (severe) ซึ่งภาวะโพแทสเซียมในเลือดต่ำจะทำให้เกิดภาวะ hyperpolarization ของเยื่อหุ้มเซลล์และการหดตัวของกล้ามเนื้อผิดปกติได้ นอกจากนี้แล้วผู้ป่วยมักจะมีอาการคลื่นไส้ อาเจียน ท้องผูก อ่อนเพลีย กล้ามเนื้ออ่อนแรง การหายใจล้มเหลว ภาวะหัวใจเต้นผิดจังหวะ และอาจพบความผิดปกติของคลื่นไฟฟ้าหัวใจ ซึ่งจะพบมากในผู้ป่วยที่มีภาวะความดันโลหิตสูง กล้ามเนื้อหัวใจขาดเลือด หรือมีภาวะหัวใจล้มเหลวร่วมด้วย ในบางรายอาจมีอาการรุนแรงถึงขั้นเสียชีวิตได้
ส่วนอีกประเภทหนึ่ง ได้แก่ ภาวะโพแทสเซียม ในเลือดสูง (hyperkalemia) คือ การที่ระดับความเข้มข้นของโพแทสเซียมในกระแสเลือดสูงกว่า 5 มิลลิอิควิวาเลนท์ต่อลิตร ซึ่งสามารถพบได้ในผู้ป่วยประมาณร้อยละ 10 ที่เข้ารับการรักษาในโรงพยาบาล โดยภาวะนี้จะถูกแบ่งออกเป็น 3 ระดับ ได้แก่ ไม่รุนแรง ปานกลาง และรุนแรง เช่นเดียวกัน โดยในภาวะนี้ผู้ป่วยในระดับไม่รุนแรงส่วนใหญ่มักไม่มีอาการแสดงจนกว่าระดับโพแทสเซียมในเลือดจะมากกว่า 5.5 มิลลิอิควิวาเลนท์ต่อลิตร และอาจมีอาการรุนแรงถึงขั้นเสียชีวิตได้หากมีระดับโพแทสเซียมในเลือดมากกว่า 6.5 มิลลิอิควิวาเลนท์ต่อลิตร
ซึ่งผู้ป่วยมักแสดงอาการต่างๆ ได้แก่ คลื่นไส้ อาเจียน ท้องผูก อ่อนเพลีย ตะคริว กล้ามเนื้อกระตุก กล้ามเนื้ออ่อนแรงการหายใจล้มเหลว ภาวะหัวใจเต้นผิดจังหวะ และอาจพบความผิดปกติของคลื่นไฟฟ้าหัวใจที่เปลี่ยนแปลงหรือมีภาวะหัวใจเต้นผิดจังหวะหรือหัวใจหยุดเต้นได้
ทั้งนี้ระดับโพแทสเซียมในเลือดสามารถแบ่งออกได้เป็น 3 ระดับ คือ ระดับโพแทสเซียมปกติในเลือด 3.5 – 5.0 mEq/L ระดับโพแทสเซียมต่ำในเลือดน้อยกว่า 3.5 mEq/L ระดับโพแทสเซียมสูงในเลือดมากกว่า 5.0 mEq/L
การศึกษาวิจัยที่เกี่ยวข้องสารโพแทสเซียม
มีผลการศึกษาวิจัยทางคลินิกของโพแทสเซียมในร่างกายมนุษย์ พบว่าโพแทสเซียมเป็นสารประจุบวกที่อยู่ในสารนํ้าในเซลล์ร้อยละ 90-98 หรือ ประมาณ 140 มิลลิโมล/ลิตร และอยู่ในสารนํ้านอกเซลล์ร้อยละ 2 หรือ ประมาณ 4 มิลลิโมล/ลิตร โดยความเข้มข้นของโพแทสเซียมภายในเซลล์สูงกว่าภายนอกเซลล์ 20-23 เท่า และค่าปกติของโพแทสเซียมในซีรัมของผู้ใหญ่เท่ากับ 3.5-4.5 มิลลิโมล/ลิตร ส่วนในเด็กแรกเกิดเท่ากับ 3.7-5.9 มิลลิโมล/ลิตร
ซึ่งโพแทสเซียม จะถูกเก็บสะสมอยู่ภายในเซลล์ต่างๆ (intracellular) โดยเฉพาะเซลล์กล้ามเนื้อลายเป็นหลัก และอาจพบได้ในเซลล์เม็ดเลือดแดง หรือ เซลล์ตับ และบริเวณเยื่อหุ้มเซลล์มีตัวควบคุมที่ชื่อว่า Na+ -K + -ATPase pump ที่ทำหน้าที่ในการขนส่งแบบใช้พลังงาน (active transport) นำโพแทสเซียมเข้าสู่เซลล์เพื่อรักษาระดับความเข้มข้นของโพแทสเซียมภายในเซลล์เอาไว้โดยระดับของโพแทสเซียมภายนอกเซลล์อยู่ที่ 3.5-5 มิลลิอิควิวาเลนท์ (mEq) ต่อลิตร
ส่วนการกำจัดโพแทสเซียมที่เกินความจำเป็นนั้น ไตถือเป็นอวัยวะหลักในการกำจัดโพแทสเซียมออกจากร่างกาย โดยจะถูกกรองผ่านโกลเมอรูลัสประมาณ 700 มิลลิอิควิวาเลนท์ต่อวัน ซึ่งเกือบทั้งหมดจะถูกดูดกลับเข้าสู่กระแสเลือดที่บริเวณท่อไตส่วนต้น (proximal tubule) และหลอดไตเฮนเลขาขึ้น (thick ascending limb) เหลือเพียงประมาณร้อยละ10-20 ที่ถูกขับออกมาพร้อมกับปัสสาวะนอกจากนี้ฮอร์โมน และสภาวะบางอย่างบางมีผลต่อการควบคุมระดับโพแทสเซียม เช่น อินซูลิน (insulin) แคทีโคลามีน (catecholamine) แอลโดสเตอโรน (aldosterone) และภาวะความเป็น กรด-ด่าง ของเลือด เป็นต้น และยังมีผลการศึกษาวิจัยเกี่ยวกับการบริโภคโพแทสเซียมอีกหลายฉบับ เช่น มีการศึกษาวิจัยพบว่าการบริโภคโพแทสเซียมในปริมาณที่ต่ำมีความสัมพันธ์กับการเกิดโรค เช่น โรคความดันโลหิตสูง โรคหัวใจ และหลอดเลือด โรคนิ่วในไต และอาการของความหนาแน่นของมวลกระดูกต่ำส่วนการเพิ่มการบริโภคโพแทสเซียมจะช่วยลดความดันโลหิต ลดความเสี่ยงของการเกิดโรคหัวใจ และหลอดเลือด และช่วยบรรเทาผลเสียจากการที่ได้รับโซเดียมเกินความต้องการของร่างกายได้ การบริโภคโพแทสเซียมที่เพิ่มขึ้นทุกๆ 1 กรัม จะช่วยลดอุบัติการณ์การเกิดโรคอ้วนลงพุง และภาวะดื้อต่ออินซูลินได้ร้อยละ 11 และ 10 ตามลำดับ การบริโภคโพแทสเซียม ปริมาณ 90-120 มิลลิอิควิวาเลนท์ หรือ 3,510-4,680 มิลลิกรัมต่อวัน จะทำให้ความดันโลหิตลดลงมากที่สุด โดยจะช่วยลดความดันซิสโตลิก และไดแอสโตลิกลงได้เฉลี่ย 7.16 และ 4.01 มิลลิเมตรปรอทตามลำดับ
ส่วนการศึกษาวิจัยด้านความเป็นพิษของโพแทสเซียมนั้นระบุว่า โดยปกติไตสามารถขับโพแทสเซียมออกทางปัสสาวะได้ถึงวันละ 7,800 มิลลิกรัม โดยความสามารถนี้จะเสียไปหากการทำงานของไตลดลงร้อยละ 90 และความเป็นพิษเกิดขึ้นจากการมีโพแทสเซียมในเลือดสูงกว่า 5.5 มิลลิอิควิวาเลนท์ต่อลิตร จึงมีผลทำให้การทำหน้าที่ของอวัยวะผิดปกติ เช่น ภาวะที่เลือดเป็นกรด เม็ดเลือดแดงแตกในหลอดเลือด และการที่ไตไม่สามารถขับถ่ายโพแทสเซียมออกทางปัสสาวะได้โดยเกิดจากความผิดปกติของไต ไตวาย หรือ ภาวะขาดฮอร์โมนอัลโดสเตอโรน โดยที่โพแทสเซียมเข้าเซลล์ไม่ได้ หรือ ขับถ่ายออกทางไตไม่ทัน ถ้าโพแทสเซียมในซีรัมเพิ่มขึ้น 2 มิลลิอิควิวาเลนท์ต่อลิตร ก็อาจทำให้เกิดอาการรุนแรงที่หัวใจได้
ข้อแนะนำและข้อควรปฏิบัติ
- ในผู้ที่ดื่มกาแฟ รับประทานของหวาน หรือ ดื่มเครื่องดื่มแอลกอฮอลล์เป็นประจำ อาจทำให้ระดับโพแทสเซียมในร่างกายต่ำได้
- โพแทสเซียมในรูปแบบผลิตภัณฑ์เสริมอาหารที่วางขายตามตลาด ร้านค้าทั่วไป มักจะเป็นในรูปแบบวิตามิน และแร่ธาตุรวม สำหรับการรับประทาน และขนาดในการรับประทานควรปรึกษาแพทย์ หรือผู้เชี่ยวชาญก่อนรับประทาน
- ผู้ที่มีความบกพร่องในการขจัดโพแทสเซียม ออกจากร่างกาย เช่น ผู้ป่วยโรคไตวายเรื้อรัง เบาหวาน และภาวะหัวใจล้มเหลว ควรได้รับโพแทสเซียมน้อยกว่า 4.7 กรัมต่อวัน (ซึ่งปริมาณเท่าใดที่จะเหมาะสมกับผู้ป่วยแต่ละคนนั้น ควรได้รับคำแนะนำจากแพทย์ผู้ดูแล) เพื่อป้องกันภาวะ การมีโพแทสเซียมที่มากเกินไป (hyperkalemia) ซึ่งอาจเป็นอันตรายต่อร่างกายได้
- ผู้ป่วยโรคไตเรื้อรังควรหลีกเลี่ยงการบริโภคผัก ผลไม้ที่มีปริมาณโพแทสเซียม (potassium) สูง ทำให้เกิดภาวะโพแทสเซียมเกิน (hyperkalemia) ไตต้องทำงานหนักในการขับแร่ธาตุ เช่น น้ำลูกยอ (Noni juice) เพราะน้ำลูกยอมีปริมาณโพแทสเซียมประมาณ 2,195.7 มิลลิกรัม รวมถึงผลไม้บางชนิด ได้แก่ ทุเรียนก้านยาว ทุเรียนชะนี กล้วยหอม และส้มสายน้ำผึ้งซึ่งมีค่าโพแทสเซียมสูงเมื่อเปรียบเทียบกับส้มชนิดอื่นๆ ในปริมาณที่เท่ากัน
เอกสารอ้างอิง โพแทสเซียม
- ริญ เจริญศิริ, รัชนี คงคาฉุยฉาย. โภชนาการกับผลไม้ สถาบันวิจัยโภชนาการ มหาวิทยาลัยมหิดล, 2551.
- วันดี วราวิทย์ บรรณาธิการ หลักการรักษาด้วยสารน้ำ กรุงเทพมหานคร: โรงพิมพ์บำรุงนุกูลกิจ 2523
- ภญ.ปัทมพรรณ โลมะรัตน์.10 อันดับอาหารที่มีโปแทสเซียม สูง กับประโยชน์ที่มีต่อสุขภาพ. บทความเผยแพร่ความรู้สู่ประชาชน. คณะเภสัชศาสตร์มหาวิทยาลัยมหิดล.
- Mueller BA, Scott MK, Sowinski KM, Prag KA. Noni juice (Morinda citrifolia): hidden potential for hyperkalemia?. Am J Kidney Dis 2000; 35: 310-2.
- ปวีณา สุสัณฐิตพงษ์ สมจิตร เอี่ยมอ่อง ขจร ตีรณธนากุล สมชาย เอี่ยมอ่อง Hypokalemia and hyperkalemia ใน Textbook of nephrology สมชาย เอี่ยมอ่อง สมจิตร เอี่ยมอ่อง เกื้อเกียรติ ประดิษฐ์พรศิลป์ ขจร ตีรณธนากุลเกรียง ตั้งสง่า วิศิษฏ์ สิตปรีชา บรรณาธิการ กรุงเทพมหานคร: เท็กซ์ แอนด์ เจอร์นัลพับลิเคชั่น 2554;239-314
- ลิ่มทอง พรหมดี.โพแทสเซียมในซีรั่มสูงแบบเทียม. สาเหตุและการตรวจสอบในห้องปฏิบัติการเวชศาสตร์ชันสูตร.วารสารเทคนิคการแพทย์และกายภาพบำบัดปีที่ 22. ฉบับที่ 3 กันยายน-ธันวาคม 2553.หน้า 208-217
- นัทพล มะลิซ้อน และวีรชัย ไชยจามร. Management of water and electrolyte disorders. ใน: ดาราพร รุ้งพราย, ศยามล สุขขา, วีรชัย ไชยจามร, อุษณีย์ วนรรฆมณี, กมลวรรณ อ่อนละมัย และพิรดา วงษ์พิรา, บรรณาธิการ. คู่มือการดูแลผู้ป่วยโรคไตส าหรับเภสัชกร. พิมพ์ครั้งที่ 1. กรุงเทพฯ: บริษัทประชาชน; 2558. หน้า 127-152.
- คณะกรรมการและคณะทำงานปรับปรุงข้อกำหนดสารอาหารที่ควรได้รับประจำวันสำหรับคนไทย. ปริมาณสารอาหารอ้างอิงที่ควรได้รับประจำวัน สำหรับคนไทย พ.ศ.2563. กรุงเทพมหานคร ห้างหุ้นส่วนจำกัด เอ.วี.โปรเกรสชีพ 2563
- วันดี วราวิทย์ ภาวะโปตัสเซียมในเลือดต่ำ ภาวะโปตัสเซียมในเลือดสูง ใน: ธีรชัย ฉันทโรจน์ศิริสุวรรณา เรืองกาญจนเศรษฐ์ สรายุทธ สุภาพพรรณชาติ สุรางค์ หงส์อิง สุรางค์ เจียมจรรยา บรรณาธิการ.คู่มือกุมารเวชศาสตร์ฉุกเฉิน (ฉบับพิมพ์ครั้งที่ 3) กรุงเทพมหานคร: บริษัทพิมพ์สวยจำกัด: 2545;143-8
- McGill CR, Fulgoni VL, DiRienzo D, et al. Contribution of dairy products to dietary potassium intake in the United States population. Journal of the American College of Nutrition. 27(1); 2008, 44-50.
- Viera AJ and Wouk N. Potassium Disorders: Hypokalemia and Hyperkalemia. Am Fam Physician 2015;92(6):487-495.
- He J, Macgregor A. Beneficial effects of potassium on human health. Physiol Plant 2008;133:725-35.
- ธรา วิริยะพานิช, อรพินร์ บรรจง, โสภา ธมโชติพงศ์. Food composition database, 2545.
- Couch SC, Krummel DA. Medical Nutrition Therapy for Hypertension. In: Mahan LK, Escott-Stump S. Krause’s Food& Nutrition Therapy. 12th ed. Missouri: Saunders, 2008: 865-883.
- WHO. Effect of increased potassium intake on blood pressure, renal function, blood lipids and other potential adverse effects. Geneva: World Health Organization (WHO); 2012.
- Brophy DF. Disorders of Potassium and Magnesium Homeostasis. In: Dipiro JT, Talbert RL, Yee GC, Matzke GR, Posey LM. and Wells BG ed. Pharmacotherapy: A patho physiologic approach, 9th ed. The McGraw-Hill Companies, Inc. 2014:783-796 2014
- Nyirenda M, Padfield P, Secki J. Hyperkalaemia. BMJ 2009; 339: 1019-24.
- Weaver C. Potassium and health. Adv Nutr 2013;4:368S-377S.
- Liamis G, Rodenburg EM, Hofman A, Zietse R, Stricker BH, Hoorn EJ. Electrolyte disorders in community subjects: prevalence and risk factors. Am J Med 2013;126(3):256-263
- Ascherio A, Rimm EB, Hernan MA, et al. Intake of potassium, magnesium, calcium, and fiber and risk of stroke among US men. Circulation. 98; 1998, 1198-1204.
- Adelman RD, Solbung MJ. Pathophysiology of body fluids and fluid therapy. In: Behrman RE, Kleigman RM, Arvin AM, Nelson WE, eds. Nelson textbook of pediatrics. 15th ed. Philadelphia: WB Saunders company, 1996;189-90.
- Kraft MD, Btaiche IF, Sacks GS and Kudsk KA. Treatment of electrolyte disorders in adult patients in the intensive care unit. Am J Health-Syst Pharm 2005 Aug;62:1663-1682.